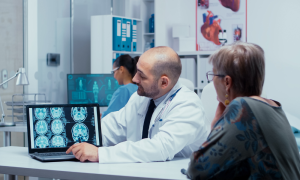
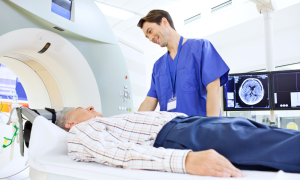
Muchas veces creemos que sentirnos “bien” significa estar realmente saludables. Sin embargo, el cuerpo humano puede albergar procesos silenciosos que todavía no se manifiestan con síntomas evidentes, pero que ya están afectando nuestra salud. En medicina existe un concepto clave llamado estado asintomático, que describe precisamente esto: una enfermedad o condición que está presente sin signos notorios que las personas puedan identificar por sí mismas.
Este silencio del cuerpo puede dar una sensación de falsa tranquilidad. Enfermedades como algunos tipos de cáncer, diabetes tipo 2 o enfermedades cardiovasculares pueden estar presentes durante años antes de que aparezcan síntomas que nos alerten de que algo no está bien. Incluso condiciones como la hipertensión o el colesterol alto pueden no dar signos claros hasta que ya han causado daño significativo.
¿Qué significa que el cuerpo “hable en silencio”?
En términos médicos, muchas enfermedades comienzan en una etapa preclínica o asintomática. Esto significa que el proceso patológico ya ha iniciado, pero no produce señales que el paciente pueda percibir. Detectar estas condiciones en esta fase temprana puede marcar una enorme diferencia.
Este enfoque forma parte de lo que se conoce como prevención secundaria: identificar una enfermedad antes de que se manifiesten los síntomas para poder intervenir temprano. De esta forma se puede impedir o retrasar el desarrollo de la enfermedad, mejorando considerablemente el pronóstico.
¿Por qué es crucial ver más allá de los síntomas?
Los beneficios de detectar una enfermedad antes de que dé señales visibles son múltiples y profundos:
Mayor probabilidad de tratamiento exitoso: Las terapias suelen ser más efectivas cuando la enfermedad se detecta en etapas tempranas, ya que el daño aún no se ha extendido o complejizado.
Opciones menos invasivas: Tratar la enfermedad antes de que progrese puede significar intervenciones menos agresivas y con menos efectos secundarios.
Mejor calidad de vida: La detección temprana permite planificar tratamientos y cambios en el estilo de vida, lo que puede traducirse en un bienestar prolongado.
Reducción de costos a largo plazo: Evitar complicaciones avanzadas puede disminuir la necesidad de procedimientos costosos y hospitalizaciones prolongadas.
Cómo puede manifestarse este “hablar silencioso” del cuerpo
Aunque no existan síntomas, hay señales que pueden sugerir que algo no está del todo bien, incluso si pasamos por alto su significado. Entre ellas están:
Fatiga persistente sin causa clara
Cambios sutiles en el peso o apetito
Dolores que no desaparecen con el tiempo
Cambios en hábitos intestinales o urinarios
Alteraciones no explicadas de la piel
Antecedentes familiares de enfermedades crónicas
Estos indicadores no siempre significan una enfermedad grave, pero sí son razones para consultar y buscar estudios de diagnóstico que puedan descartar o confirmar condiciones subyacentes.
La medicina ya no espera a los síntomas
La medicina moderna avanza cada día hacia métodos más precisos de diagnóstico temprano, desde pruebas de sangre hasta tecnologías de imagen avanzadas. Estas herramientas permiten a los profesionales de la salud ver lo que el cuerpo no “cuenta” con síntomas aún, revelando cambios microscópicos o estructurales que pueden estar gestándose silenciosamente.
Este enfoque proactivo transforma la salud de una reacción tardía ante síntomas a una estrategia preventiva basada en evidencia, tecnología y análisis riguroso.
Conclusión
Cuando el cuerpo habla en silencio, la respuesta no puede ser esperar. La prevención secundaria —basada en detección temprana— es una piedra angular de la medicina contemporánea. Ver más allá de los síntomas, confiar en estudios diagnósticos y adoptar una actitud proactiva con tu salud puede marcar una enorme diferencia en tu bienestar a largo plazo.
Tu cuerpo habla en silencio.
Estar atento a sus señales y actuar a tiempo es cuidarte de verdad.
📚 Referencias
Enfermedad asintomática y su importancia en medicina preventiva.
Cribado y detección precoz de enfermedades en poblaciones asintomáticas.
Prevención secundaria y detección en etapas tempranas.
Beneficios y definición del diagnóstico precoz.
Impacto de la detección temprana en resultados clínicos.
Importancia del diagnóstico oportuno para una mejor atención integral.
La temporada de fiestas es sinónimo de reuniones, celebraciones, comida, convivencia… pero también puede traer consigo desequilibrios en nuestra salud si no ponemos atención. Entre excesos de comida, alcohol, desvelo y estrés es fácil que el cuerpo lo resienta. Lo ideal es que esos días de celebración no terminen en pesadez, malestar o bajones post-vacaciones. Por eso, en esta guía te damos consejos reales y balanceados para que disfrutes sin sacrificar tu bienestar.
🍽️ Alimentación consciente: come bien, sin excesos
Las fiestas suelen incluir platillos copiosos, grasos y dulces — todo un reto para nuestra digestión. Opta por porciones moderadas, come despacio y mastica bien. Esto ayuda a evitar digestiones lentas, pesadez, acidez o inflamación.
Incluye verduras, frutas, cereales integrales y fibra en tus comidas — ayudan a la digestión, regulan el tránsito intestinal y reducen la sensación de pesadez.
Alterna los alimentos “festivos” con opciones más ligeras: caldos, sopas, vegetales al vapor o preparaciones al horno. Esto alivia la carga digestiva y equilibra tu ingesta.
💧 Hídratate y cuida tu cuerpo
Durante las fiestas, con comidas copiosas y bebidas alcohólicas, es común descuidar la hidratación. Pero beber suficiente agua —antes, durante y después de cada comida— favorece la digestión, ayuda al organismo a eliminar toxinas, y evita problemas como estreñimiento o malestar digestivo.
Si consumes alcohol, una estrategia recomendable es intercalar cada bebida alcohólica con un vaso de agua: así reduces la carga al hígado y ayudas a mantener un balance hídrico saludable.
😴 Descanso y sueño: tan importante como la comida
Los cambios de rutina, las fiestas, las cenas tardías o los eventos sociales pueden alterar nuestro descanso. Pero una buena higiene del sueño ayuda a mantener el equilibrio del cuerpo: un sueño regular, de 7–9 horas, contribuye a mantener el sistema inmunológico activo, regular el hambre, mejorar el ánimo y evitar la fatiga.
Evita comidas muy pesadas, alcohol o dulces justo antes de dormir, y procura mantener horarios similares incluso en vacaciones — tu cuerpo te lo agradecerá.
🧘♂️ Estrés, descanso mental y movimiento
Las fiestas suelen venir acompañadas de ocupaciones, reuniones, compras, viajes — todo puede ser muy bello, pero también agotador. El estrés, los cambios de horario y las responsabilidades pueden afectar tu estado físico y emocional. Por eso:
Reserva tiempo para ti: una caminata, estiramientos, respirar profundo o caminar un poco después de la comida ayuda a mejorar la digestión y reduce la tensión.
Mantén actividad física moderada: un paseo, baile o ejercicio ligero ayuda a movilizar el cuerpo, mejorar la circulación y mantener el organismo activo.
Cuida tu salud mental: escucha tu cuerpo, reduce presiones y recuerda que está bien descansar, decir “no” a ciertos eventos o priorizar tu bienestar.
🔬 Estudios recomendados para mantener tu salud a raya
Si estas fiestas implican excesos — comida abundante, alcohol, desvelo — puede ser buen momento para hacerte algunos estudios preventivos, sobre todo si tienes antecedentes de enfermedades o factores de riesgo. Algunos útiles:
Panel hepático y perfil bioquímico: para evaluar función del hígado y detectar señales de sobrecarga.
Pruebas de glucosa y lípidos: para monitorear azúcar en sangre y colesterol si hubo excesos o si tienes antecedentes de diabetes o enfermedades del corazón.
Estudios digestivos o exámenes generales si sufres molestias estomacales recurrentes (indigestión, acidez, hinchazón).
Chequeos generales (visión, presión arterial, etc.) para empezar el año con control de salud.
Estos análisis permiten detectar cambios, actuar a tiempo y prevenir complicaciones.
✅ Conclusión: disfruta con equilibrio, cuida tu salud todo el año
Las fiestas son momentos para compartir, celebrar, y disfrutar. Pero disfrutar con salud es también un regalo para ti. Con pequeños ajustes — porciones moderadas, buena hidratación, descanso adecuado, actividad física ligera y atención a tu bienestar mental — puedes vivir celebraciones plenas sin pagar las consecuencias después.
Recuerda: un estilo de vida saludable no es una restricción, es un equilibrio. Y con buenos hábitos, estas fiestas pueden ser saludables, alegres y memorables.
Referencias
Consejos de salud para fiestas navideñas: moderar alcohol, mantener hidratación y actividad física. Salud a Diario+1
Cómo mantener la salud digestiva durante las fiestas: fibra, agua, comidas ligeras, evitar excesos. mayoclinichealthcare.co.uk+1
Importancia del sueño y hábitos saludables en temporadas de celebraciones. Wikipedia+1
Estrategias para evitar estrés, mantener actividad y proteger la salud mental en temporada festiva. HealthNutrition+1
Introducción
Septiembre es el Mes Mundial del Alzheimer, una oportunidad para reflexionar sobre una enfermedad que afecta a millones de personas en el mundo. Más de 7 millones de adultos mayores en los Estados Unidos viven con Alzheimer, cifra que representa aproximadamente a 1 de cada 9 personas mayores de 65 años. Sin embargo, no es solo una enfermedad de esa edad: más de 200,000 personas menores de 65 años también viven con Alzheimer de inicio precoz. A medida que envejecemos, el riesgo se eleva drásticamente: del 5 % entre los 65 y 74 años, al 13 % entre los 75 y 84 años, y al 33 % en mayores de 85 años.
Lo esencial del Alzheimer
Alzheimer es una enfermedad cerebral progresiva que empieza afectando las áreas relacionadas con la memoria, el pensamiento y el razonamiento. En sus primeras etapas, puede confundirse con olvidos propios de la edad, pero con el tiempo la enfermedad avanza y compromete la capacidad de realizar tareas cotidianas. Existen cinco etapas reconocidas, desde el período preclínico hasta la demencia avanzada.
Importancia del diagnóstico temprano
Detectar el Alzheimer lo antes posible permite tomar medidas que pueden ralentizar la progresión del deterioro y mejorar la calidad de vida. Estudios muestran que la mayoría de las personas consideran esencial un diagnóstico precoz. Y no es solo una cuestión de salud: a través del diagnóstico temprano, se puede acceder a nuevos tratamientos y participar en ensayos clínicos que están marcando la diferencia.
Qué puedes hacer hoy
Observa los primeros signos: dificultades para recordar conversaciones recientes o confusión pueden ser señales iniciales.
Consulta a un especialista si notas cambios cognitivos persistentes; él te indicará estudios como pruebas cognitivas, imágenes cerebrales o biomarcadores.
Activa tus vínculos y actividad mental, ya que mantener la mente en forma puede ayudar a retrasar el avance de los síntomas.
El Alzheimer puede avanzarse sigilosamente, pero hoy tienes una herramienta poderosa: la detección temprana. Si has notado señales de alerta en ti o en alguien cercano, toma acción. En CEEAD, estamos listos para apoyarte con estudios especializados, asesoría profesional y acompañamiento integral, porque cuidarse hoy es proteger el mañana.
#Alzheimer #DetecciónTemprana #MesDelAlzheimer #SaludCerebral #CuidarEsActuar
Referencias
Síntomas y causas de Alzheimer — Mayo Clinic Mayo Clinic+1
Estadísticas de prevalencia y mortalidad — Alzheimer’s Association 2025 Alzheimer’s Associationalz-journals.onlinelibrary.wiley.com
Riesgo por edad — BrightFocus 2025 BrightFocus Foundation
Alzheimer de inicio precoz y genética — Mayo Clinic Mayo Clinic
Diagnóstico y tratamiento — Mayo Clinic Mayo Clinic+1
Cuidar de la salud no es algo que deba dejarse para después, y mucho menos cuando se trata de prevenir enfermedades que pueden detectarse a tiempo. La medicina preventiva es una herramienta poderosa que salva vidas y mejora la calidad de vida, pero lamentablemente muchos hombres suelen posponer sus chequeos médicos, ya sea por falta de tiempo, desinterés o la creencia de que “si me siento bien, estoy sano”.
La realidad es que algunos padecimientos, como las enfermedades cardiovasculares, la diabetes, ciertos tipos de cáncer o problemas hormonales, pueden avanzar silenciosamente sin mostrar síntomas en sus etapas iniciales. Por eso, realizarse estudios médicos periódicos no es un lujo, sino una inversión en bienestar y en un futuro más saludable.

En este artículo te contamos cuáles son los estudios preventivos esenciales que todo hombre debería considerar, dependiendo de su edad y factores de riesgo. Una guía práctica para dar el primer paso hacia una vida más larga y con mejor calidad.
1. Control de presión arterial
¿Por qué es importante? La hipertensión es un problema silencioso que afecta a casi la mitad de los hombres adultos y aumenta el riesgo de enfermedades cardíacas, accidentes cerebrovasculares o insuficiencia renal. Adena Health System+9Men's Health Network+9TIME+9
¿Con qué frecuencia? Cada 1–2 años si está normal (≤120/80 mmHg), o cada año en caso de tensión alta o factores de riesgo. Harvard Health+1gwhospital.com+1
2. Colesterol
¿Por qué? El exceso de LDL ("colesterol malo") puede generar arterias obstruidas, aumentando el riesgo de enfermedades cardiovasculares.
¿Cada cuánto? Mujeres y hombres desde los 20 años, cada 4–6 años si no hay factores de riesgo; cada año si existen antecedentes de enfermedad cardíaca, diabetes u obesidad. TIME+5Harvard Health+5healthlibrary.brighamandwomens.org+5
3. Diabetes (glucosa / A1C)
¿Por qué? Más de un tercio de los hombres tienen diabetes o prediabetes sin saberlo; el control temprano previene complicaciones graves.
¿Quiénes lo necesitan? Hombres de 45 años o más, o con sobrepeso, obesidad o hipertensión. Repetir cada 3 años. healthlibrary.brighamandwomens.org
4. cáncer colorrectal
¿Por qué? Cuando se detecta temprano, la tasa de supervivencia supera el 90 %. blog.massgeneralbrighamhealthplan.org+11Men's Health Network+11nuffieldclinic.com+11
¿A qué edad estudiar? Desde los 45–50 años: colonoscopia cada 10 años o alternativas como test de sangre oculta en heces. Adena Health System+15Harvard Health+15gwhospital.com+15
5. Cáncer de próstata (PSA)
¿Por qué debatido? La prueba PSA identifica el antígeno prostático específico, señal de posibles problemas, pero puede generar falsos positivos y tratamientos innecesarios. The Wall Street Journal
¿Cuándo empezar? A los 50 años o antes (45), para hombres con historia familiar o raza afrodescendiente. Decidir con ayuda médica.
6. Cáncer de testículo (autoexamen)
¿Por qué? Es frecuente entre mayores de 15 y 40 años, pero detectarlo temprano permite casi 98 % de supervivencia.
¿Qué hacer? Autoexámenes mensuales para detectar bultos o cambios: sencillos y efectivos.
7. Otros estudios según riesgo y edad
| Estudio / Evaluación | Edad / Condición |
|---|---|
| Hepatitis C | Una sola vez si nació entre 1945–1965 o tiene riesgo Wikipedia+4Adena Health System+4AAFP+4 |
| Cáncer de pulmón (TC baja dosis) | 50–80 años con alto consumo de tabaco |
| Aneurisma aórtico abdominal | 65–75 años con antecedente de tabaquismo |
| Salud ósea (densitometría) | Hombres ≥70 o 50–69 con factores de riesgo |
| Salud mental | Todos los hombres; especialmente si sienten ansiedad o depresión |
| Piel y visión | Examen dermatológico y oftalmológico según historia clínica |
¿Por qué hacerse estos estudios en CEEAD?
En CEEAD contamos con tecnología moderna y protocolos confiables para proporcionar diagnósticos precisos que actúan a tiempo. Nuestra misión es ayudarte a detectar cualquier problema antes de que se convierta en una amenaza.
Toma el control de tu salud hoy mismo. Agenda tus estudios preventivos con nosotros.
Referencias
Screening guidelines – Harvard Health, MedlinePlus, GW Hospital, etc. nuffieldclinic.com+5Harvard Health+5Wikipedia+5
Testicular self-exam – MedlinePlus, Wikipedia The Times+11Wikipedia+11nuffieldclinic.com+11
PSA controversy – U.S. Preventive Services & other MedlinePlus+1Renown Health+1
Lifestyle/diet factors – Wikipedia prostate genetics & risk The Times+1AAFP+1
Entendiendo el Trastorno y Cómo Nuestros Estudios de Laboratorio Pueden Ayudar
La hemofilia es un trastorno de la coagulación poco común que afecta la capacidad de la sangre para coagularse adecuadamente, lo que puede provocar sangrados prolongados o espontáneos. En este artículo, exploraremos qué es la hemofilia, sus tratamientos y cómo los estudios de nuestro laboratorio pueden ser fundamentales en su manejo.
La hemofilia es un trastorno de la coagulación donde la sangre no se coagula correctamente. Un diagnóstico oportuno hace la diferencia
¿Qué es la Hemofilia?
La hemofilia es una condición genética en la que la sangre carece de ciertos factores de coagulación, proteínas esenciales para detener el sangrado. Existen principalmente dos tipos:
Hemofilia A: Deficiencia del factor VIII de coagulación.
Hemofilia B: Deficiencia del factor IX de coagulación.
Las personas con hemofilia pueden experimentar sangrados prolongados después de lesiones, cirugías o, en casos graves, sangrados espontáneos en músculos y articulaciones.
Un análisis de sangre especializado puede determinar el tipo y nivel de hemofilia. La precisión en el diagnóstico es clave
Tratamientos Disponibles
El tratamiento principal para la hemofilia consiste en la terapia de reemplazo, que implica la administración intravenosa del factor de coagulación faltante. Esta terapia puede ser:
A demanda: Se administra durante un episodio de sangrado activo.
Profiláctica: Se administra regularmente para prevenir episodios de sangrado.
Además, existen terapias más recientes, como el uso de agentes antifibrinolíticos (por ejemplo, ácido tranexámico) que ayudan a estabilizar los coágulos y se utilizan como tratamiento complementario en ciertos casos.
Los pacientes con hemofilia pueden llevar una vida plena con un tratamiento adecuado. Consulta con especialistas y realiza tus estudios a tiempo
La Importancia de los Estudios de Laboratorio en la Hemofilia
El diagnóstico preciso y el monitoreo continuo son esenciales para el manejo efectivo de la hemofilia. En nuestro laboratorio, ofrecemos una variedad de estudios clave:
Pruebas de coagulación: Miden el tiempo que tarda la sangre en coagularse y ayudan a identificar deficiencias específicas de factores de coagulación.
Detección de inhibidores: Identifica la presencia de anticuerpos que pueden interferir con la terapia de reemplazo.
Pruebas genéticas: Especialmente útiles para familias con antecedentes de hemofilia, ayudan a identificar portadores y a asesorar sobre riesgos hereditarios.
Nuestro equipo de profesionales está comprometido en proporcionar resultados precisos y oportunos, utilizando tecnología de vanguardia para apoyar el diagnóstico y tratamiento de la hemofilia.
Conclusión
La hemofilia es un trastorno complejo que requiere un enfoque multidisciplinario para su manejo. Los avances en los tratamientos y la disponibilidad de estudios de laboratorio especializados han mejorado significativamente la calidad de vida de las personas con hemofilia. Si usted o un ser querido vive con esta condición, es fundamental contar con un equipo médico y un laboratorio de confianza para brindar el apoyo necesario.
CEEAD Texmelucan tiene la solución para ti.
En CEEAD Texmelucan nos preocupamos por tu salud. Conoce más acerca de nuestros servicios en nuestro sitio.
Referencias:
En este artículo, te compartimos consejos prácticos y recomendaciones para mantener a tus pequeños saludables durante el invierno.
1. Mantén a los niños abrigados
- Usa varias capas de ropa: Las capas ayudan a retener el calor y permiten ajustarse a cambios de temperatura.
- Protege extremidades: Gorros, bufandas y guantes son esenciales para evitar pérdidas de calor.
- Ropa seca: Cambia la ropa húmeda o mojada inmediatamente para prevenir que pierdan calor corporal.
2. Refuerza sus defensas con una alimentación saludable
- Alimentos ricos en vitaminas: Incorpora frutas como naranjas, mandarinas y kiwis (ricos en vitamina C) que ayudan a fortalecer el sistema inmunológico.
- Sopas y caldos calientes: Además de ser reconfortantes, ayudan a mantener hidratados a los niños.
- Evita el exceso de azúcares: Un consumo elevado de azúcar puede debilitar el sistema inmunológico.
3. Enseña hábitos de higiene
- Lavado frecuente de manos: Es la medida más efectiva para evitar el contagio de virus y bacterias.
- Uso de gel antibacterial: Cuando no haya agua y jabón disponible, es una alternativa práctica.
- Evitar tocarse la cara: Especialmente ojos, nariz y boca, que son vías de entrada para patógenos.
4. Mantén los espacios ventilados
- Aunque el frío invite a cerrar puertas y ventanas, es importante ventilar los espacios diariamente para evitar la acumulación de virus y bacterias en el ambiente.
- Evita el humo de tabaco: El humo debilita las vías respiratorias y aumenta el riesgo de infecciones.
5. Fomenta la actividad física
- Ejercicio moderado: Ayuda a fortalecer el sistema inmune y mejora la circulación.
- Juegos en casa: Si el clima no permite salir, organiza actividades dentro del hogar para mantenerlos activos.
6. Identifica signos de alarma y consulta a tiempo
- Si notas fiebre alta, dificultad para respirar o tos persistente, acude inmediatamente al pediatra.
- Los chequeos generales pueden ayudar a detectar problemas respiratorios antes de que empeoren.

Estudios recomendados para niños durante el invierno
- Hemograma completo: Evalúa el estado general del sistema inmunológico.
- Cultivo de exudado faríngeo: Ayuda a identificar infecciones bacterianas.
- Radiografía de tórax: Ideal para descartar neumonía u otras afecciones respiratorias.
Conclusión
Proteger a los niños durante el invierno requiere un enfoque integral que incluya abrigo, alimentación, hábitos de higiene, espacios ventilados y chequeos médicos. En nuestro laboratorio contamos con estudios especializados para diagnosticar y prevenir enfermedades respiratorias, asegurando la tranquilidad de toda la familia.
Recuerda que prevenir siempre es mejor que curar. Este invierno, cuida de los más pequeños con estas recomendaciones y consúltanos si necesitas apoyo médico o diagnóstico.
Recuerda que en Laboratorios CEEAD nos especializamos en análisis clínicos de calidad. Reserva tu cita.
Referencias:
World Health Organization (WHO): Consejos para prevenir enfermedades respiratorias en niños.
Centers for Disease Control and Prevention (CDC): Tips for Keeping Children Healthy During Winter.
Academia Americana de Pediatría (AAP): Winter Health Tips for Kids.
¿Qué es la Neumonía y por qué es más peligrosa en personas mayores?
La neumonía se produce cuando los pulmones se inflaman debido a una infección, que puede ser causada por bacterias, virus o, en casos menos comunes, por hongos. En los adultos mayores, la neumonía es más difícil de tratar debido a varios factores, como:
- Sistema inmunológico debilitado: Con la edad, el sistema inmunológico pierde parte de su capacidad para combatir infecciones.
- Presencia de enfermedades crónicas: Condiciones como la diabetes, enfermedades cardiovasculares o la enfermedad pulmonar obstructiva crónica (EPOC) pueden complicar el tratamiento y la recuperación de la neumonía.
- Síntomas menos evidentes: En los adultos mayores, los síntomas de la neumonía, como fiebre, tos y dificultad para respirar, pueden ser menos pronunciados o confundirse con otras afecciones.
Síntomas de Alerta en Adultos Mayores
Los síntomas comunes de la neumonía incluyen fiebre, escalofríos, tos con flema, dificultad para respirar, y dolor en el pecho. Sin embargo, en los adultos mayores, los signos pueden ser diferentes. Es importante estar atento a:
- Confusión o cambios en el estado mental.
- Fatiga extrema o debilidad.
- Frecuencia cardíaca acelerada o respiración rápida.
Diagnóstico y Estudios de Laboratorio que Pueden Ayudar
El diagnóstico temprano es crucial para un tratamiento eficaz de la neumonía. Nuestro laboratorio ofrece una serie de pruebas que pueden ayudar a identificar y gestionar esta enfermedad:
- Hemograma Completo: Esta prueba ayuda a detectar infecciones y evaluar el estado general de salud. Un aumento en el número de glóbulos blancos puede indicar una infección.
- Pruebas de Función Respiratoria: Para evaluar cómo están funcionando los pulmones y detectar cualquier posible complicación.
- Cultivos de Esputo y Hemocultivos: Estas pruebas ayudan a identificar el tipo de bacteria o virus que está causando la infección y a determinar el tratamiento adecuado.
- Radiografías de Tórax: Pueden ayudar a confirmar la presencia de neumonía y determinar su gravedad.
Prevención y Cuidados
La prevención es clave, especialmente en personas mayores. Algunas medidas importantes incluyen:
- Vacunación: La vacuna antineumocócica y la vacuna contra la gripe son esenciales para reducir el riesgo de neumonía.
- Higiene adecuada: Lavarse las manos con frecuencia y evitar el contacto cercano con personas enfermas puede prevenir infecciones.
- Estilo de vida saludable: Una buena nutrición y la actividad física regular pueden fortalecer el sistema inmunológico.
Conclusión
La neumonía en personas mayores es una afección grave que requiere atención médica inmediata. En nuestro laboratorio, estamos comprometidos con tu salud y bienestar, ofreciendo estudios precisos que facilitan un diagnóstico rápido y tratamiento efectivo. No dudes en visitarnos para realizarte las pruebas necesarias y proteger tu salud.
Tal vez te pueda interesar: Conoce qué es un Check Up médico y sus beneficios.
CEEAD Texmelucan, los expertos en salud.
¡Recuerda, tu salud y bienestar son lo más importante!
Referencias
- Organización Mundial de la Salud (OMS)
- Mayo Clinic
- Centers for Disease Control and Prevention (CDC)
¿Por qué es importante realizar una mastografía?
Las mastografías son la mejor herramienta de detección temprana del cáncer de mama, ya que permiten identificar cambios en los tejidos mamarios incluso antes de que una persona pueda sentir o notar cualquier síntoma. Detectar el cáncer de mama en sus primeras etapas permite tratarlo más rápidamente y, en la mayoría de los casos, con menos complicaciones.
- Detección de tumores pequeños: Una mastografía puede detectar tumores que aún son demasiado pequeños para palparse. Un tumor detectado temprano tiende a ser más fácil de tratar y menos agresivo.
- Reducción de la mortalidad: Numerosos estudios han demostrado que las mastografías regulares reducen el riesgo de morir de cáncer de mama. Según la Sociedad Americana del Cáncer, el uso de mastografías ha contribuido a una reducción de las tasas de mortalidad por cáncer de mama entre un 30% y un 40% en mujeres mayores de 40 años .
- Evaluación de microcalcificaciones: Las mastografías pueden detectar microcalcificaciones, pequeños depósitos de calcio en el tejido mamario. Si bien estos depósitos a menudo no son cancerosos, algunos patrones de microcalcificaciones pueden ser una señal temprana de cáncer de mama.
- Opción menos invasiva: En comparación con otras pruebas, como las biopsias, la mastografía es un procedimiento no invasivo y de bajo riesgo que puede proporcionar una gran cantidad de información sobre la salud del tejido mamario.
¿Cuándo se recomienda hacer una mastografía?
La edad a la que las mujeres deben comenzar a realizarse mastografías varía según las directrices de diferentes organizaciones de salud. Sin embargo, la mayoría de las recomendaciones coinciden en que las mastografías son fundamentales para mujeres a partir de los 40 años o antes en mujeres con factores de riesgo.
- Mujeres de 40 a 44 años: A partir de los 40 años, las mujeres deben tener la opción de comenzar a realizarse mastografías anuales si así lo desean, especialmente si tienen antecedentes familiares de cáncer de mama. La Sociedad Americana del Cáncer recomienda que las mujeres en este rango de edad discutan con su médico los pros y contras de empezar antes de los 45 .
- Mujeres de 45 a 54 años: En este grupo de edad, se recomienda que las mujeres se realicen una mastografía anual. En esta etapa de la vida, el riesgo de cáncer de mama aumenta, por lo que la detección regular es esencial .
- Mujeres de 55 años en adelante: A partir de los 55 años, las mujeres pueden optar por realizar mastografías cada dos años o continuar con la prueba anual, dependiendo de su historial médico y preferencia personal. La vigilancia regular sigue siendo importante ya que el riesgo de cáncer de mama aumenta con la edad.
- Factores de riesgo adicionales: Las mujeres que tienen un mayor riesgo de desarrollar cáncer de mama, debido a antecedentes familiares, mutaciones genéticas (como BRCA1 o BRCA2) u otros factores, pueden necesitar comenzar las mastografías antes de los 40 años o realizarse pruebas adicionales, como resonancias magnéticas (RM), según lo indicado por su médico .

¿Qué se puede esperar durante una mastografía?
Una mastografía es un procedimiento relativamente rápido y sencillo. Aquí algunos puntos clave para saber qué esperar:
- Duración: El examen dura alrededor de 15 minutos.
- Preparación: Las mujeres deben evitar usar desodorantes o lociones en las axilas antes del examen, ya que pueden aparecer en las radiografías y afectar los resultados.
- Proceso: Durante la mastografía, el técnico posiciona cada seno en una plataforma y aplica una ligera compresión para obtener imágenes claras del tejido mamario. Aunque puede ser incómodo, el proceso es rápido y vital para obtener imágenes precisas.
¿Existen riesgos asociados con las mastografías?
Como cualquier examen médico que involucra radiación, las mastografías exponen a las mujeres a una pequeña dosis de radiación. Sin embargo, la cantidad de radiación utilizada en una mastografía es mínima y los beneficios de la detección temprana del cáncer de mama superan con creces los riesgos.
Conclusión
Las mastografías son una herramienta crucial para la detección temprana del cáncer de mama y han demostrado ser eficaces para reducir las tasas de mortalidad por esta enfermedad. A través de la detección temprana, es posible tratar el cáncer de manera más eficaz y aumentar las probabilidades de una recuperación completa. Es importante que las mujeres consulten con su médico para determinar cuándo deben comenzar a realizarse mastografías y qué frecuencia es la más adecuada para su situación particular. La salud de los senos es un tema vital, y la mastografía es una herramienta sencilla que puede salvar vidas. ¡No dejes de incluirla en tu rutina de cuidado personal!
Tal vez te pueda interesar: Conoce qué es un Check Up médico y sus beneficios.
CEEAD Texmelucan, los expertos en salud.
En CEEAD Texmelucan contamos con servicios de mastografías y estudios para la mujer durante todo el año. Nuestro equipo de expertos en salud te brindará la seguridad y el mejor servicio posible durante tus análisis. Aprovecha ahora nuestras promociones por el mes rosa y aparta tu cita con nosotros.
¡Recuerda, tu salud y bienestar son lo más importante!
Tócate, chécate y cuídate.
Referencias:
Sociedad Americana del Cáncer. Mammogram Recommendations.
Mayo Clinic. Mammograms: When to start and why they matter.
National Cancer Institute. Breast Cancer Screening (PDQ®).
American College of Radiology. Breast Cancer Screening Guidelines.
1. ¿Qué es la Influenza?
La influenza es una infección respiratoria causada por los virus de la gripe que infectan la nariz, la garganta, y a veces los pulmones. A diferencia de un resfriado común, los síntomas de la influenza suelen ser más graves y aparecen repentinamente. Entre los síntomas más comunes se incluyen:
- Fiebre alta
- Dolor de cabeza
- Fatiga extrema
- Dolores musculares
- Tos seca
- Congestión nasal
Existen varios tipos de virus de influenza, siendo los más comunes los de tipo A y B, que circulan estacionalmente en todo el mundo.
2. ¿Cómo se Propaga?
La influenza se transmite principalmente a través de gotitas respiratorias que se expulsan al toser, estornudar o hablar. Estas gotitas pueden aterrizar en superficies y contagiar a otras personas al tocarse la cara después de entrar en contacto con ellas. La transmisión también puede ocurrir al estar cerca de personas infectadas que no muestren síntomas visibles aún, lo que hace que la prevención sea especialmente importante.

3. ¿Quién Está en Mayor Riesgo?
Cualquier persona puede contraer la influenza, pero ciertos grupos tienen un mayor riesgo de desarrollar complicaciones graves, como:
- Niños menores de 5 años
- Adultos mayores de 65 años
- Mujeres embarazadas
- Personas con enfermedades crónicas como diabetes, asma o problemas cardíacos
Dato importante: Según los Centros para el Control y la Prevención de Enfermedades (CDC), durante la temporada de influenza 2019-2020, se estimó que 35 millones de personas en los EE. UU. contrajeron la gripe, resultando en 16 millones de visitas médicas y 34,000 muertes .
4. ¿Cómo Prevenir la Influenza?
La mejor manera de prevenir la influenza es a través de la vacunación anual. Las vacunas contra la influenza están diseñadas para proteger contra las cepas más comunes del virus que circulan cada año. Además de la vacunación, se recomiendan las siguientes medidas preventivas:
- Lavarse las manos con frecuencia
- Evitar el contacto cercano con personas enfermas
- Cubrirse la boca y nariz al toser o estornudar
- Limpiar y desinfectar superficies frecuentemente tocadas
Vacunarse no solo te protege a ti, sino también a quienes te rodean, particularmente a las personas más vulnerables a la influenza.
5. ¿Qué Hacer si Contraes Influenza?
Si presentas síntomas de influenza, es importante quedarse en casa para evitar propagar el virus a otros. Consulta con un médico para saber si necesitas medicamentos antivirales, que pueden ayudar a reducir la duración y severidad de la enfermedad si se toman dentro de las primeras 48 horas de haber comenzado los síntomas.
6. Conclusión: Vacunarse es la Mejor Defensa
La influenza es una enfermedad seria que puede afectar a cualquier persona, pero con las herramientas adecuadas, como la vacunación y las medidas preventivas, puedes protegerte a ti y a tus seres queridos este invierno. ¡No esperes a que la temporada de influenza comience, vacúnate hoy!
Referencias:
【1】Centers for Disease Control and Prevention (CDC). (2020). Estimated Influenza Illnesses, Medical visits, Hospitalizations, and Deaths in the United States — 2019–2020 influenza season. Enlace